Cancer de prostată
introducere

Cancerul de prostată este unul singur tumoare malignacare se dezvoltă din țesutul prostatei. Pune cel mai frecvent tip de cancer la bărbați și efectuează ca a treia cea mai frecventă cauză de deces cauzată de cancer la bărbați. Incidența acestei boli crește odată cu Vârstă continuu. Acest lucru este caracteristic cancerului de prostată creștere lentă, care este asociat cu șanse mari de recuperare cu terapia precoce. În stadiile târzii ale bolii, tumora se formează metastazele în os și Noduli limfatici out.
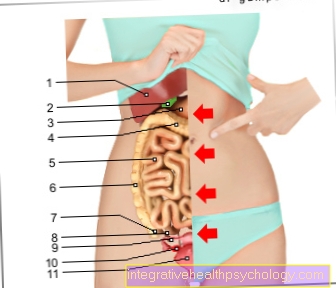
Pâna la 90% din toate cazurile de cancer de prostată apar în porțiuni exterioare ale glandei și, prin urmare, poate fi utilizat în examinarea de rutină, adică examen rectal digital (ÎFL) sunt simțite mai ales de examinator.
Unul distinge diferite forme de cancer de prostată. Când tumora în examinarea de rutină bâjbâi sau prin intermediul unui proceduri imagistice văzut și mijloace de a biopsie securizat se vorbește despre a cancer de prostată rău sau clinic.
Este o tumoră disponibilcă în timpul vieții sale însă necunoscut este, este un cancer de prostată latent. Acest lucru este de obicei determinat în timpul examenelor de autopsie, adică după deces.
Studiile au arătat că Numărul de latente Cancerul de prostată foarte mult mult mai înalt este decât cea a manifestului. În grupul peste 80 de ani de exemplu, incidența cancerului de prostată este în jur 60%.
Există încă asta cancer accidental de prostatăcare este descoperit din întâmplare în timpul altor investigații. Un exemplu în acest sens ar fi îndepărtarea țesutului din prostată datorită a Mărirea benignă a prostatei, în care patologul determină apoi un carcinom.
Din cancer de prostată ocult se vorbește dacă deja Metastaze în alte părți ale corpului apar fără ca tumora să fie găsită cu ajutorul unor examene standard.
cauze
originea exactă de cancer de prostată este nu în cele din urmă clarificate. Cu toate acestea, există dovezi că diverși factori pot juca un rol în dezvoltarea bolii. Pentru un lucru, se pare factori genetici care favorizează apariția cancerului de prostată. Faptul că în diferite grupuri de populație distribuția frecvenței diferită este. Americanii colorați, de exemplu, sunt semnificativ mai mari decât asiaticii. Există deasemenea familysîn care Cancer de prostată apare frecvent. Dacă o rudă de gradul I este bolnavă, riscul individual crește cu până la două ori mai mult.
Există și alte dovezi că influențe hormonale poate promova dezvoltarea cancerului de prostată. Ei joaca hormonii sexuali masculini, asa de androgenii, un rol crucial. S-ar putea observa că bărbații după o castrare un clar risc mai redus au pentru aceasta afectiune. De asemenea, se micșorează prostată și adesea tumoare dacă lipsește acești hormoni, care este de asemenea utilizat adesea în terapie.
Nu în ultimul rând par diverse influențe de mediu pentru a influența dezvoltarea cancerului de prostată. Fie că și asta nutriție a avut un impact asupra acesteia până acum controversat.
Simptome
Nu există aproape semne de avertizare timpurie în cancerul de prostată. Simptomele relevante și specifice apar de obicei numai într-un stadiu avansat, motiv pentru care participarea regulată la examinările de rutină este foarte importantă.
Dacă tumora este în continuare limitată la prostată și apasă împotriva uretrei, pot apărea probleme de urinare. Acestea includ, de exemplu, un flux de urină slăbit, urinare nocturnă crescută și urinare. Cu toate acestea, aceste simptome pot fi cauzate și de mărirea benignă a prostatei.
Dacă tumora continuă să crească, se poate găsi sânge în urină și poate apărea retenția urinară. Acest lucru poate sprijini rinichii și poate duce la complicații renale ulterioare. Dacă carcinomul de prostată se traversează în capsula organului, durerea apare de obicei în această zonă. Dacă tumora este suficient de mare, nereguli de scaun, cum ar fi constipația (Constipație) sau sânge în scaun.
Apariția sau agravarea rapidă a disfuncției erectile (disfuncție erectilă) ar trebui clarificat în continuare la bărbații cu vârsta peste 45 de ani. Cancerul de prostată poate provoca uneori prinderea nervilor responsabili.
În stadiul avansat cu metastaze, simptomele depind în mare parte de sistemul de organe afectat. Metastazele ganglionare pot împiedica curgerea limfei, ceea ce poate duce la acumulări de limfa, de exemplu la nivelul picioarelor. Metastazele osoase provoacă în principal dureri la nivelul spatelui, șoldului, pelvianului și zona coapsei. Dar pot duce și la fracturi fără a fi nevoie de forță excesivă.
Simptomele generale ale cancerului de prostată avansat sunt oboseala, oboseala, pierderea poftei de mâncare, febră, pierderea în greutate nedorită și creșterea transpirației nocturne.
Vă rugăm să citiți și articolul nostru despre acest lucru Care este stadiul terminal al cancerului de prostată?
detectarea precoce
Deoarece cancerul de prostată nu provoacă simptome specifice până foarte târziu, este important să participați la examene preventive la intervale regulate.
Unul dintre acestea este examenul rectal digital (ÎFL, Examen de prostată), în care examinatorul încearcă să simtă anomalii pe prostată cu degetul prin anusul pacientului. Deoarece cancerul de prostată se dezvoltă adesea din părțile exterioare ale glandei, examenul de palpare are succes și în multe cazuri.
Există, de asemenea, ecografia transrectală (Trus), în care o sondă este introdusă prin anus pentru a evalua mai bine starea prostatei.
Și nu în ultimul rând, așa-numita valoare PSA (markerul tumoral) poate fi determinată din sânge, care poate oferi informații despre o posibilă boală a prostatei.
Citiți mai multe despre acest subiect la: Screeningul cancerului de prostată: când? Pentru cine? Procedură!
diagnostic
Pentru a confirma în sfârșit diagnosticul de cancer de prostată, este necesară o biopsie, adică o probă prelevată de la prostată, care este examinată microscopic pentru celulele degenerate. Aceasta se realizează dacă constatările tactile din DRE au fost anormale, valoarea PSA depășește 4ng / ml sau se poate observa o creștere rapidă a valorii PSA. În timpul biopsiei, se prelevează 10 - 12 probe de țesut din prostată sub control TRUS. Întregul lucru se întâmplă fără durere pentru pacient.
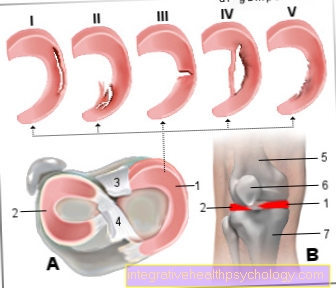
Materialul eliminat este apoi prelucrat și examinat pentru celulele canceroase de către un patolog. Apoi, în cele din urmă, determină tipul tumorii și gradul de malignitate sau altceva malignitate, așa-numita clasare în funcție de scorul Gleason.
De asemenea poti fi interesat de: Valoarea PSA
Scor de gradare / Gleason
La Notarea este vorba despre Evaluarea malignității celulele tumorale. Patologul evaluează Abaterile celulelor tumorale de la celulele sănătoase prostata și o atribuie unuia scară la, așa-numitele Scorul Gleason.
Se face o distincție între celule foarte diferențiatecare sunt relativ diferă puțin de țesutul sănătos și celule scăzute diferențiate, alesul grad ridicat de degenerare expoziţie.
Folosind scorul Gleason, Grad de degenerare cuantificată. Pentru celula tumorală individuală, patologul poate face o unu Pentru celule foarte ușor deviante până la unul cinci Pentru celule foarte degenerate ierta. asta se intampla pentru două probe de țesut diferite afectate grav de la prostată și valorile individuale sunt adăugate împreună. Dintre valoarea cea mai mică pentru scorul Gleason este așadar un 2 (1 + 1), cel mai inalt în consecință a 10 (5 + 5). Această clasificare este de importanță crucială pentru terapia ulterioară.
Clasificare stadializare / TNM
Stadializarea înseamnă determinarea întinderii tumorii. Aceasta este clasificată folosind sistemul TNM. „T” reprezintă dimensiunea tumorii reale, „N” pentru implicarea ganglionilor limfatici (Engl. Nodurile) și „M” pentru orice metastaze.
T0 reprezintă formal o tumoare inexistentă, T1 pentru un carcinom de prostată care este nedetectabil din punct de vedere clinic, T2 pentru un carcinom de prostată care este limitat la prostată, T3 pentru un carcinom de prostată care a trecut deja prin capsula de organ și T4 pentru un carcinom de prostată care este deja adiacent Are organe afectate.
În cazul implicării ganglionilor limfatici, se face o distincție numai între nicio implicare (N0) și o implicare a ganglionilor limfatici locali din zona pelvină (N1).
Metastazele sunt clasificate în mod analog cu M0 fără metastaze și M1 pentru metastaze existente.
Un X după litera respectivă înseamnă că acest parametru nu a putut fi evaluat mai detaliat.
Există și alte sub-categorii, dar această împărțire aspră este suficientă pentru o orientare inițială.
Această clasificare este, de asemenea, de o importanță crucială pentru tratamentul suplimentar al cancerului de prostată.
Citește și: Care sunt șansele unui remediu pentru cancerul de prostată?
înscenare
Odată ce gradarea și stadializarea au avut loc și valoarea PSA determinată, carcinoamele de prostată pot fi rezumate suplimentar în diferite etape cu un prognostic similar.
O clasificare frecvent utilizată este aceea conform UICC (Union Internationale contre le cancer). Etapa I cuprinde carcinoamele de prostată care sunt limitate la prostată, nu au implicarea ganglionilor limfatici sau metastaze și au un scor Gleason destul de mic (până la 6) și valoarea PSA (sub 10 ng / ml).
Etapa II include carcinoamele de prostată care sunt limitate la prostată, nu au implicare a ganglionilor limfatici și nu au metastaze, dar au un scor Gleason și o valoare PSA semnificativ mai mare.
Carcinoamele de prostată care au trecut prin capsula de organ sunt considerate stadiul III și tumorile care au afectat deja organele vecine sau ganglionii limfatici sau s-au metastazat ca stadiul IV.
Odată cu stadiul, riscul de a muri de cancer de prostată în câțiva ani crește în cele din urmă, dar alegerea metodei de tratament depinde de obicei de stadiul tumorii.
Citiți mai jos: Care sunt etapele cancerului de prostată?
Ghid
Grup de lucru al societăților medicale științifice (mic de statura: AWMF) este o organizație numită Instrucțiuni publică pentru cele mai diverse imagini clinice. Acest lucru se presupune că participarea medicilor la luarea deciziilor în ceea ce privește terapia pacienților dumneavoastră Ajutor. Orientările se bazează pe starea actuală a cercetării și ar trebui să mai multă siguranță în medicină și îngrijirea pacienților. Există, de asemenea, orientări actuale pentru cancerul de prostată. O distincție de bază se face aici între cancerul de prostată nemetastatic, care a apărut pentru prima dată și cancerul de recădere sau metastazică.
Pentru pacienții cu a carcinom nemetastatic veni curativ, deci opțiunile de terapie vindecătoare în cauză. Pe de o parte, acestea sunt OP (prostatectomie radicală), radioterapie si Supraveghere activă (Supraveghere activă).
cerinţe pentru alegerea acestei opțiuni de terapie, monitorizarea activă sunt a Nivelul PSA sub 10 ng / ml, A Scorul Gleason sub 6 sau a Etapa tumorii T1 sau T2a. La acești pacienți atunci Nivelul PSA este verificat din nou la fiecare trei-șase luni și a ÎFL executat.
La vârstnici de asemenea, ne putem referi la conceptul de terapie a observarea pe termen lung (Așteptare atentă, așteptare conștientă) ocolire. Acest lucru intervine numai în cursul bolii dacă apar simptome.
limitată local Cancerul de prostată poate persista operațional sau cu Tratament cu radiații a fi tratat. Ambele proceduri sunt aproximativ echivalent și trebuie verificate cu atenție în fiecare caz în parte.
Pentru pacienții cu avansat local, adică. metastatic Cancerul de prostată vine în ambele chirurgicală, precum și radioterapie în cauză. Tot aici, pacientul ar trebui să fie informat despre ambele proceduri în fiecare caz în parte și, ținând cont de avantajele și dezavantajele respective, să ia decizia cu privire la opțiunile de tratament suplimentare împreună cu specialistul.
Este tratamentul curativ nu mai este posibil, vino conform ghidului opțiuni de terapie paliativă în cauză. Pe de o parte, acestea sunt terapie hormonal-ablativă si Așteptare atentă, așteptare conștientăunde numai dependent de simptome iar intervenția se face cu intenție paliativă. Odată cu terapia hormonal-ablativă, intervalul de timp este prelungit fără alte deteriorări, însă datele privind supraviețuirea generală nu sunt încă clare. În orice caz, pacientul trebuie informat despre ambele opțiuni.
OP
În opțiune terapie operativă este vorba despre prostatectomie radicală (EPR).
Prostată (prostată) complet tăiat (Ectomy), de asemenea, mai ales ambele vezicule seminale și posibil, de asemenea, infectat Noduli limfatici în imediata apropiere (ganglioni regionali).
Sunt diferite proceduri chirurgicale. Procedura poate fi ambele prin stomac (RPE retropubic) precum și din baraj (RPE perineală) poate fi facut. În plus, între deschis si laparoscopică sau minimal invaziv OP diferențiat. minimal invaziv Procedura are avantajul că mai puțin zona de tăiere și, prin urmare, mai puține margini de rană. Cel Mare dezavantaj în comparație cu procedura deschisă, totuși, aceasta este numai ganglionii limfatici în imediata apropiere poate fi.
Cu prostata, însă, va de asemenea, a tăiat o parte din uretră. Acest lucru este suturat din nou, dar de multe ori conduce primul Incontinenţă. Cât durează acest lucru depinde de o parte de operația în sine, dar și de factorii pe care pacientul îi aduce cu el. În unele cazuri, dispare complet imediat sau în câteva săptămâni, dar este posibil și acest lucru pe tot parcursul vieții persistă.
O altă complicație care poate rezulta în urma unei intervenții chirurgicale este aceea rănire din acelea deranjacă pentru ridicare sunt responsabili. După aceea, în cel mai rău caz, există unul Montajul nu mai este posibilcu toate acestea, capacitatea de a avea un punct culminant rămâne neafectată. Operația pe nervi atîrnă foarte mult pe priceperea chirurgului și tehnologia folosită. În ultimii ani, procesul de „tehnologie cu economii nervoase„Aplicat, ceea ce poate avea rezultate mai bune în această privință.
A efect secundar cosmetic Operația se poate face și într-o Scurtarea membrului exterior sfârșit, ceea ce fac și unii suferinzi mintal după operație Probleme pregătește.
În ciuda tuturor complicațiilor, totuși prostatectomie radicală Metoda de alegere pentru a putea vindeca un carcinom localizat. Cu toate acestea, decizia ar trebui să fie luată întotdeauna de la caz la caz și cu sfaturi de susținere.