tromboză
Sinonime într-un sens mai larg
- Tromboză venoasă profundă (DVT)
- Phlebothrombosis
- tromboză venoasă
- Tromboza venei pelvine
- Tromboză venoasă
- Cheaguri de sânge
- Tromboza venei picioarelor
- Tromboza inferioară a picioarelor
- Sindromul clasei economice
- Sindromul clasei turistice
- Tromboză aeriană
Engleză: tromboză venoasă profundă

Definiția thrombosis
Sub unul singur tromboză înseamnă coagularea sângelui (formarea cheagurilor) în sistemul vaselor de sânge, ceea ce duce la un cheag de sânge (trombilor) Cu constipație a vasului de sânge. Drept urmare, circulația sângelui este perturbată și este rezultatul congestiei de sânge înainte de închidere. Tromboza provine din cuvântul grecesc „tromboză”, care înseamnă „curdling”.
Citiți mai multe despre subiect aici: Coagularea sângelui
Cauza și originea
De la Rudolf Virchow Triada descrisă în 1856 (triada lui Virchow) pentru dezvoltarea unei tromboze sunt încă azi.
În triada sa a descris trei cauze principale ale dezvoltării:
1. Încetinirea fluxului de sânge
O încetinire sau o oprire a fluxului de sânge apare în mod natural atunci când există o lipsă de exerciții fizice sau un blocaj al căilor de sânge, de ex. prin îndoirea articulațiilor genunchiului pentru o lungă perioadă de timp în timpul zborurilor pe distanțe lungi (tromboză de lungă distanță, tromboză de călătorie).
Circulația sângelui insuficientă apare și după intervențiile chirurgicale. Odihna postoperatorie a patului are ca rezultat activarea insuficientă a pompelor musculare din mușchii gambei. Când mergeți, mușchii gambei se încordează și astfel golesc vasele venoase, prevenind astfel formarea de tromboză.
Odihna postoperatorie duce la creșterea hemoragiei - riscul pentru unul tromboză crește.
Funcționarea articulației artificiale a genunchiului este considerată un pacient cu risc ridicat pentru o tromboză, articulația artificială a șoldului, Chirurgia prostatei și operații pe plămân.
2. Schimbarea compoziției sângelui
Compoziția sângelui se schimbă zilnic odată cu creșterea lichidului. Proporția lichidului în celulele sanguine este de aproximativ 50:50. Lipsa de lichide duce la o modificare a raportului în favoarea celulelor sanguine (de exemplu, datorită transpirației profunde sau a unui câștig insuficient de lichid). Acest lucru îngroașă sângele. Risc de tromboză crește.
După operație, organismul reacționează la pierderea de sânge cu o tendință crescută de coagulare pentru a limita pierderea de sânge. Consecința este că Tendința la tromboză crește de asemenea.
3. Schimbarea / deteriorarea peretelui vasului
Modificările / deteriorarea peretelui vascular apar în special în sistemul vascular arterial.În cadrul procesului de îmbătrânire apare o creștere a calcificării vasculare (arterioscleroză). Dacă această calcifiere vasculară se declanșează, se formează imediat o tromboză peste defectul vascular.În zona arterelor coronare, zona din spatele trombozei nu mai este furnizată de sânge și apare un atac de cord, dar inflamația peretelui vascular poate duce și la inflamație.
localizare

Venele profunde la nivelul picioarelor (2/3 din toate trombozele)> venele pelvine sunt cel mai frecvent afectate.
Venele sunt afectate în special din cauza fluxului de sânge lent. Tromboza venelor se mai numește flebotrombosis.
Alte locații sunt atriul inimii, mai ales dacă există fibrilație atrială.
Tromboza poate apărea și în ochi.
Citiți mai multe despre acest lucru la: Tromboza în ochi.
Cauze / factori de risc
Există mulți factori de risc care cresc riscul de tromboză. Tocmai combinația de factori de risc diferiți crește riscul.
La fel de factori de risc siguri fi valabil:
- Operațiuni (în special articulația artificială a șoldului și articulația artificială a genunchiului)
- obezitatea
- Fum
- Sex (femei> bărbați)
- Stil de viață sedentar (zboruri pe distanțe lungi = sindromul clasei economice)
- Naştere
- Varice (Varicozei)
- Tulburări de sânge (leucemie)
- Boala de inima (Esp. Fibrilatie atriala)
- Medicamente (în special contraceptive orale ("pilulă”))
- Boli tumorale (de ex. Cancer de prostată sau Cancer pancreatic)
- Boli ereditare:
Rezistență APC („Mutația Factor V Leiden”) este cea mai frecventă boală ereditară care este asociată cu un risc de tromboză. Riscul de tromboză este de 7-100 de ori mai mare (în funcție de ereditate).
Deficitul de antitrombină III (AT III) afectează mai ales pacienții mai tineri
Deficitul de proteine C și proteine S: Dacă acești factori anticoagulanți sunt reduceți din cauza unei carențe congenitale, tromboza poate apărea deja la adolescență.
hiperhomocisteinemie este o abilitate de degradare deteriorată a homocisteinei cu niveluri de homocisteină foarte mari în sânge. Consecințele includ un risc crescut de tromboză.
Toate bolile ereditare menționate pot fi diagnosticate prin teste de sânge. - Bolile hepatice cu formarea insuficientă a factorilor de coagulare (de ex. Ciroza ficatului)
Citește și: Tromboză în timp ce luați pilula și Tromboza provoacă
Frecvența / apariția
În Germania aprox. 200.000 de tromboze pe an înregistrate. Femeile sunt afectate predominant.
Simptome / reclamații
Nu există indicii sau semne clare care să demonstreze prezența unei tromboze. Simptomele pot varia foarte mult, astfel încât o tromboză poate fi, de asemenea, asimptomatică (1/3 din toate cazurile).
Simptomele care apar frecvent sunt:
- durerile de vițel
- Creșterea disconfortului când stai în picioare, scade la culcare
- creșterea marcajelor venei de suprafață (circuitul ocolitor), în special marginea frontală a tibiei = vene de avertizare Pratt
- supraîncălzi
- piele strâmtă, strălucitoare
- Durere la presiunea gambei (semn Lowenberg)
- Durere la vițel la mers (semnul Hohmann)
- Durere unică atunci când se aplică presiune pe talpa interioară a piciorului (semn Payr)
- febră
- Creșterea inflamației în sânge
diagnostic
Există două modalități de a diagnostica în siguranță tromboza. În plus față de simptomele care indică o tromboză, există opțiuni suportate de dispozitive pentru:
- Sonografie Doppler (ecografie)
- Afisarea agentului de contrast a sistemului venos (flebografie)
Cu ajutorul sonografiei Doppler (ecografie / sonografie) poate fi afișată viteza fluxului în sistemul vascular. Dacă există o tromboză venoasă, se detectează o întrerupere a fluxului sanguin.
Examenul cu ultrasunete nu are efecte secundare.
Citiți mai multe despre acest subiect: Sonografia Doppler
Mediul de contrast al sistemului venos este cea mai sigură metodă de detectare a trombozei.
În această metodă, pacientului i se administrează agent de contrast într-o venă din spatele piciorului. Întreruperile sistemului vascular pot fi afișate sub controlul razelor X.
Riscurile examinării sunt reacțiile alergice și expunerea scăzută la radiații a examinării.
Deoarece agentul de contrast conține iod, această examinare nu trebuie efectuată în cazul alergiilor la iod sau a hipertiroidismului cunoscute.
Așa-numitul dimer D este disponibil pentru teste de sânge / valori de laborator.
D-dimeri se formează atunci când tromboza este descompusă și poate fi detectată în sânge. Dacă această valoare este crescută, aceasta indică o tromboză. D-dimerul este întotdeauna crescut după operații și deseori în bolile tumorale.
Citiți mai multe despre acest subiect: Detectați tromboza
Recunoașteți o tromboză
O tromboză este un cheag de sânge în sistemul vascular care înfundă vasul de sânge și previne circulația sângelui.
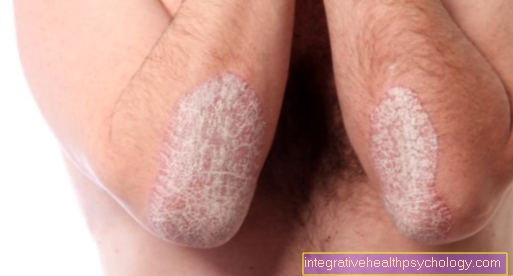
În cele din urmă sângele se acumulează în partea afectată a corpului, ceea ce îl determină să devină umflătură, la plictisitor, durerile musculare iar partea afectată a corpului devine albastră sau roșie.
Cu ajutorul acestor simptome tipice, persoanele afectate pot deja să recunoască singure o tromboză.
Alte simptome care pot indica o tromboză sunt senzația de tensiune, senzația de greutate, supraîncălzirea sau creșterea marcajelor venei pe partea afectată a corpului. O caracteristică crescută a disconfortului în timp ce stai în picioare și o scădere a disconfortului în timp ce stai culcat. Dacă este suspectată tromboză, trebuie să fie consultat întotdeauna un medic. Acest lucru poate fi realizat folosind diferite metode de examinare, cum ar fi Controale de laborator și unul Sonografia Doppler, o examinare specială cu ultrasunete a venelor, detectează trombozele cu un grad ridicat de certitudine și inițiază în sfârșit tratamentul.
Terapia trombozei

Obiectivele terapiei sunteți:
- pentru a preveni creșterea trombozei
- pentru a evita o răspândire a cheagurilor (embolie)
- Pentru a restabili fluxul de sânge original.
Forma terapiei inițiate depinde de locația, dimensiunea și durata existenței trombozei.
Cheagul de sânge este transformat în cicatrice într-un timp scurt. Prin urmare, terapia cu tromboză trebuie inițiată în primele 10 zile pentru a putea păstra vasul inițial.
Sunt disponibile următoarele opțiuni de terapie:
- dizolvarea medicamentului cheagului (tromboliză)
- îndepărtarea chirurgicală a cheagului (gâtectomie)
- Interconectare prin circuit bypass chirurgical (bypass)
După cum este terapeutică heparina (în prezent heparine cu greutate moleculară mică, cu mai puține complicații) și pentru faza ulterioară Marcumar disponibile (cu condiția să nu existe contraindicații), precum și medicamente care dizolvă tromboza.
Heparina previne creșterea trombului și reduce riscul unuia Embolie pulmonară.
Medicamentele care dizolvă tromboza (fibrinolitice) prezintă riscul ca sângerarea să apară atunci când este utilizată.
Prin urmare, terapia cu liză nu trebuie utilizată după operații puternice tensiune arterială crescută, Sarcina sau varsta inaintata.
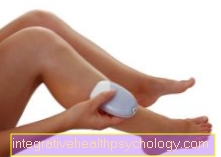
Ciorapi (ciorapi cu compresie)

Pe lângă terapia medicamentoasă cu heparină și rivaroxaban, pentru tratarea trombozei se folosesc măsuri fizice, cum ar fi utilizarea ciorapilor de compresie.
Ciorapi de compresie sunt ciorapi special și individual, care sunt purtați de partea corpului afectată de tromboză. Ciorapii de compresie exercită o presiune externă asupra vaselor de sânge afectate, blocate, ceea ce facilitează ieșirea de sânge. Acest lucru duce la reducerea durerii și umflarea în partea afectată a corpului, iar pe termen lung pentru a preveni modificările pielii.
Cu mișcare simultană moderată a părții afectate a corpului (Activarea pompei musculare) fluxul sanguin este îmbunătățit în continuare. Ciorapii cu compresie sunt disponibili în patru grade diferite de rezistență (Gradele unu la patru) disponibil.
Gradul doi este de obicei utilizat pentru a trata o tromboză. Ciorapii de compresie trebuie re-prescriși la fiecare șase luni, deoarece își pierd puterea și astfel eficacitatea în timp.
În funcție de locația trombozei, se pot folosi ciorapi de compresie la jumătate de coapsă, genunchi sau coapse, precum și colanți. Alte imagini clinice în care se folosesc ciorapi de compresie sunt, pe lângă tromboză venoasă, limfedem, afecțiuni varicoase sau insuficiență venoasă cronică. Ciorapii de compresie pot fi, de asemenea, purtați profilactic pentru a preveni tromboza, de exemplu după o operație.
complicaţiile
Cea mai temută complicație este aceasta Embolie pulmonară.
Dacă cheagul de sânge (tromb) aderă foarte vag la peretele vasului, acesta poate să se desprindă. Trombul înoată acum cu fluxul de sânge înapoi la inimă și apoi în plămâni. Arterele pulmonare devin din ce în ce mai înguste. Cheagul de sânge blochează vasul și formează o embolie pulmonară.
Partea plămânilor din spatele blocajului nu mai poate participa la schimbul de gaze. Dacă trombul este foarte mare, părți mari ale plămânilor nu mai sunt furnizate cu sânge pentru schimbul de gaze. Dacă capacitatea fluxului de sânge din plămânii rămași este epuizată, inima devine repede supraîncărcată (Tulpina inimii drepte) cu complicații care pot pune viața în pericol.
Embolia pulmonară este adesea nedetectată. O embolie pulmonară poate fi, de asemenea, detectată în jumătate din toate trombozele fără ca pacientul să observe nimic. În aceste cazuri, medicul vorbește despre oculte, adică embolie pulmonară ascunsă.
Tromboza venei pelvine are cel mai mare risc de embolie pulmonară.
Sindromul post-trombotic este o complicație frecventă târzie.
Profilaxia trombozei
La Profilaxia trombozei Înainte de operație, se introduc cioturi de compresie și se administrează heparină (derivați ai heparinei cu greutate moleculară mică) sub formă de injecție. Doza depinde de potențialul de risc al pacientului (a avut deja o tromboză?) Și de operație (operație cu risc ridicat, de exemplu articulația artificială a genunchiului, articulația artificială a șoldului) din.
Exercitarea timpurie este importantă și pentru circulația sângelui.
Puteți găsi mai multe despre profilaxia trombozei sub subiectul nostru: Profilaxia trombozei
După depistarea trombozei, un medicament care subtiează sângele este adesea administrat pentru o perioadă limitată (6-12 luni) (Marcumar) administrat pentru a evita re-tromboza.
prognoză

Multe tromboze se vindecă fără consecințe după terapia în timp util. În special, dacă o tromboză nu este detectată la timp, riscul de deteriorare permanentă este ridicat.
Dacă nu este tratată tromboza, țesutul cicatricial se va dezvolta din cheagul de sânge după câteva zile. Acest țesut cicatricial formează de obicei un nou canal, adică un nou vas. Problemele cu noile nave sunt însă faptul că nu au valve venoase. Valve venoase permite sângelui să curgă într-o singură direcție (spre inimă).
O posibilă consecință a fluxului sanguin necontrolat ca urmare a valvelor venoase lipsă este o supraîncărcare a sistemului venos superficial. Varice (Varice) pot apărea.
Imaginea completă a supraîncărcării se numește sindrom post-trombotic.
Consecințele sunt:
- Retentie de apa in tesut (edem)
- dezvoltarea de vene varicoase (varice)
- inflamația pielii (dermatită) și
- formarea ulcerelor deschise (ulcus cruris).
Odată ce a existat o tromboză, riscul unei noi tromboze este considerabil! Mai ales bărbații prezintă un mare risc de re-tromboză.
Pentru operațiunile viitoare, Protecția trombozei poate fi rulat deosebit de ridicat cu heparină.
Tromboza în ochi
Este posibilă și tromboza la nivelul ochiului. Trombul se formează într-o venă care furnizează retinei (retină) și, prin urmare, duce la o vedere afectată. Terapia rapidă este importantă pentru a putea înlocui daunele posibile.
Tromboza în sarcină
În timpul unuia sarcină riscul de tromboză este crescut. Motivele acestui lucru sunt pe de o parte schimbarea echilibrului hormonal a femeii, dar și presiunea pe care copilul o exercită asupra vaselor materne. De asemenea Moştenire joacă un rol. De exemplu, dacă mama sau bunica femeii însărcinate au avut deja o tromboză, riscul de tromboză în timpul sarcinii este crescut. Pentru a evita tromboza sunt Suport ciorapi și, de asemenea, în mod regulat Mișcare util.
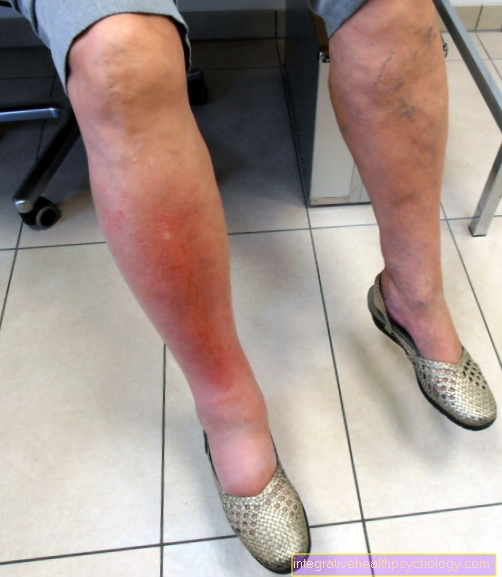
Tromboza la nivelul piciorului
Trombozele venoase sunt localizate cel mai frecvent la nivelul piciorului.
- Aproximativ 50 la sută din trombozele venoase la nivelul piciorului afectează vena femurală Venă femurală.
- Aproximativ 20 la sută cad pe venele genunchiului Venă popliteală și diverse vene inferioare ale picioarelor.
- Ultimele 10 la sută afectează vena pelvină, care Venă iliacă.
În unele cazuri, trombul poate crește la nivelul inferior vena cava, Vena cava inferioara vin. Datorită cursului vaselor venoase din picior, piciorul stâng este de asemenea mai frecvent afectat.
Când creați Tromboza la nivelul piciorului O încetinire a fluxului sanguin, o compoziție modificată a sângelui și deteriorarea pereților vasculari joacă un rol.
Dezvoltarea unei tromboze la nivelul piciorului este favorizată de numeroși factori de risc, precum:
- sex feminin
- Fum sau
- obezitatea
Tromboza venoasă se manifestă ca umflare, decolorare albastră și mușchi dureri la nivelul piciorului afectat.
În plus, există supraîncălzire și senzație de tensiune la nivelul piciorului afectat. Durerea este, de asemenea, caracteristică Presiune asupra gambei (Semnul lui Meyer) și la Extensia piciorului (Homans semnează), precum și durere atunci când se aplică presiune pe talpa piciorului (semnul Payr).
Diagnosticul de tromboză venoasă la nivelul piciorului se face pe baza simptomelor tipice și a sonografiei Doppler, o examinare ecografică specială a venelor piciorului.
Tromboza venoasă a piciorului trebuie tratată în orice caz, deoarece trombul din picior se poate dezlipi și poate fi spălat în plămâni. Apoi se vorbește despre unul Embolie pulmonară, o complicație care pune în pericol viața trombozei la nivelul piciorului.
Pentru tratamentul trombozei la nivelul piciorului, medicamente care subțiază sângele, cum ar fi heparina sau Rivaroxaban, precum și măsuri fizice, cum ar fi tratarea prin compresie cu ciorapi.
În plus, piciorul afectat trebuie mișcat; repausul la pat și protecția piciorului afectat sunt recomandate numai dacă durerea este severă. În funcție de risc, măsurile menționate sunt de asemenea utilizate pentru a preveni o nouă tromboză la nivelul piciorului.
Tromboza și pilula
Există numeroși factori care cresc riscul de a dezvolta tromboză.
În special, combinația de factori de risc diferiți crește riscul. Un factor de risc important și comun la femei este utilizarea contracepției orale, așa-numita pilulă.
Contraceptivele orale sunt medicamente care sunt utilizate în principal Prevenirea sarcinii sunt luate și conțin două ingrediente active, hormonii estrogeni și progestin.
În funcție de preparat, cele două ingrediente active sunt combinate (Pregătire combinată), sau doar progestinul singur (Prepararea unei singure substanțe) conține. Luând contraceptive orale, se creează bucle de control hormonal între creier, ovarele și uter și astfel împiedică fertilizarea unui ou.
Estrogenul previne ovulația, în timp ce progestinul face ca mucusul uterului să fie mai vâscos. Mucusul vâscos îl îngreunează spermă.
Aceste mecanisme duc la contracepția fiabilă a sarcinii. Reacțiile adverse nedorite ale unui contraceptiv oral sunt greaţă, vărsătură, Creștere în greutate, o durere de cap, vãtãmãri, Pierderea parului și Nereguli ale ciclului.
Un alt efect secundar important, dar mai rar, este apariția Tromboză în timp ce luați pilula. Estrogenii duc la modificări ale pereților vasului și la o încetinire a fluxului de sânge și, prin urmare, pot promova apariția trombozei.
Pentru a reduce riscul de tromboză, se recomandă, prin urmare, contraceptive orale cu un conținut scăzut de estrogen.
Există, de asemenea, diverse gestagene, cum ar fi acesta levonorgestrelcare, în combinație cu estrogenul cu doze mici, prezintă un risc mai mic de tromboză decât alte preparate. În special la femeile cu alți factori de risc, cum ar fi fumatul, obezitatea, o tulburare de coagulare sau vârsta de peste 35 de ani, trebuie avut grijă să utilizeze un preparat cu un profil de efect secundar favorabil.
Femeile care au deja o tromboză la nivelul piciorului sau alte boli tromboembolice, cum ar fi o embolie pulmonară sau o accident vascular cerebral nu trebuie să utilizeze un contraceptiv oral. Un ginecolog poate furniza informații despre metode contraceptive alternative.