Infecție cu stafilococ
Ce este infecția cu stafilococ?
O infecție stafilococică descrie pătrunderea bacteriei stafilococice în organism cu o asezare și creșterea ulterioară a numărului de bacterii. Bacteriile pot infecta organismul prin diferite căi de acces.
Adesea o infecție apare prin răni.
Infecția este, de asemenea, posibilă, de exemplu, prin intermediul unei canule venoase interioare sau a unui cateter venos central (CVC), care sunt adesea utilizate în spitale pentru a extrage sânge de la pacient sau pentru a administra medicamente.
Infecția cu bacterii din genul Staphylococcus poate apărea prin diferite specii sau subspecii, cum ar fi Staphylococcus aureus sau Staphylococcus epidermidis.
Acestea sunt simptomele pe care le puteți spune dacă aveți o infecție cu stafilococ
Deoarece stafilococul poate provoca o gamă largă de boli, există și o mare varietate de simptome.
De asemenea, trebuie amintit că nu fiecare simptom este specific unei infecții cu stafilococ, dar poate avea și alte cauze. Detectarea fiabilă a stafilococilor poate fi realizată numai prin cultivare microbiologică.
Dacă puroiul se formează ca parte a unei infecții stafilococice, cum ar fi fierberea, carbunculul sau abcesul, de exemplu, apar adesea dureri și, eventual, parestezii. În funcție de locație, pot exista simptome secundare suplimentare cauzate de țesutul afectat.
O infecție a plăgii prezintă de obicei semnele tipice de supraîncălzire, umflare, durere, înroșire și disfuncție.
Dacă sepsisul cu flegmon apare, simptomele pot fi, de asemenea, palpitații, ritm respirator crescut, febră și frisoane.
Posibile infecții ale tractului urinar prezintă simptome de senzație de arsură la urinare și o nevoie frecventă de a urina.
Endocardita are adesea multe simptome diferite. Acestea includ febră, frisoane, bătăi rapide ale inimii, performanță scăzută, transpirații nocturne, anemie și, în cazuri extreme, afectarea conștiinței și implicarea rinichilor.
Sindromul pielii opărite stafilococice (SSSS) prezintă mai întâi o febră mare, cu o erupție cutanată, o erupție cutanată. Apoi apar o otită medie și o faringită (inflamația gâtului). Acest lucru duce apoi la formarea de vezicule pe toată pielea, cu excepția membranelor mucoase, care se sparg foarte ușor.
Cât de contagioasă este infecția cu stafilococ?
Transmiterea este relativ frecventă, mai ales atunci când există un contact strâns cu o persoană infectată. Cu toate acestea, dacă se iau măsuri de precauție, cum ar fi menținerea unei anumite distanțe de siguranță sau purtarea de îmbrăcăminte de protecție, alte infecții sunt foarte rare. Cu toate acestea, stafilococii prezintă un risc ridicat de infecție, deoarece, în funcție de rezistență, sunt foarte greu de ucis.
Stafilococii se transmit în mare parte prin contact direct ca parte a infecțiilor cu frotiu. Mai rar, stafilococii pot provoca și alte infecții prin aer.
Ce boli sunt cauzate de stafilococi?
Bolile care pot fi cauzate de stafilococi sunt diverse. Aceste boli sunt cauzate și de specii sau de subspecii.
O mare varietate de boli poate rezulta din infecția cu Staphylococcus aureus. Simptomele apar de obicei legate de formarea puroiului.
În piele se pot forma furuncule, carbuncule și abcese.
Se poate dezvolta și un abces cerebral purulent.
În plus, apare adesea endocardita, o inflamație a căptușelii interioare a inimii, care corespunde unei forme speciale de formare a puroiului.
Mai mult, se poate dezvolta pneumonie sau pneumonie.
Infecția cu răni cu stafilococ auriu este, de asemenea, frecventă. În cazul formării de puroi sau a infecțiilor plăgii, există riscul ca bacteria să se dezvolte în sânge în întregul corp, ceea ce poate duce la insuficiență multiplă a organelor care pune viața în pericol, cunoscută sub numele de sepsis.
Bolile mai rare sunt „Sindromul pielii opărite stafilococice” (SSSS), „Sindromul șocului toxic” (TSS) sau otrăvirea alimentară cu toxina bacteriei.
Atunci când este infectat cu bacteria Staphylococcus epidermidis cu imunosupresie simultană, care este un germen normal al pielii, sepsisul este foarte frecvent. Această cale de infecție este cea mai frecventă cale de infecții dobândite în spital.
Alte specii de Staphylococcus, cum ar fi Staphylococcus saprophyticus, pot fi, de asemenea, adesea cauza infecțiilor tractului urinar.
Amigdalită cauzată de stafilococi
Pe lângă o gamă largă de cauze, amigdalita poate fi cauzată și de o infecție cu stafilococi. Această infecție poate apărea după leziuni minore la nivelul gurii și gâtului, cum ar fi leziuni ale membranei mucoase cauzate de un obiect ascuțit.
Adesea, persoana afectată suferă de inflamații ale mucoasei nazale și sinusale, precum și de inflamații ale căilor respiratorii superioare, cum ar fi bronhiile.
Principalele simptome ale amigdalitei sunt
- Umflarea și roșeața amigdalelor
- Durere de gât
- dificultăți la înghițire
- Dureri de corp
- eventual febră
- Pierderea poftei de mâncare.
Amigdalita este tratată cu terapie simptomatică, cum ar fi scăderea febrei și, în cazuri severe, cu administrarea unui antibiotic.
Aflați mai multe despre cauzele, simptomele și opțiunile de tratament pentru un Amigdalită.
Formarea de abces datorită infecției cu stafilococ
Formarea de abces din stafilococi apare numai în infecțiile cu Stafilococ auriu.
Motivul pentru aceasta este că la această specie, în comparație cu alte specii sau subspecii, sunt prezente unele enzime, care sunt condiția prealabilă pentru formarea abcesului, formarea unui abces.
Aceste enzime le includ pe cele care pot descompune în mod activ țesutul organismului afectat și astfel pot pătrunde departe în țesut. Exemple ale acestor enzime sunt colagenaza, lipaza și hialuronidazele. Aceste enzime degradează în principal țesutul conjunctiv, creând o zonă în care predomină celulele necrotice, adică moarte.
În legătură cu răspunsul imun inițiat, care este puternic dependent de granulocite, se dezvoltă puroi.
În jurul acestei zone purulente se formează un perete de fibrină, care protejează bacteriile și permite o creștere masivă a numărului de bacterii. În același timp, bacteria are o enzimă, fibrinolizina, care poate deschide peretele fibrinei. Acest lucru permite bacteriei să pătrundă masiv în țesutul înconjurător, intact și în sânge, după ce s-a înmulțit. Acest lucru poate duce la sepsis care pune viața în pericol, motiv pentru care un medic ar trebui să fie de obicei vizitat în cazul unui abces.
Ai un Abces? Aflați ce puteți face în acest sens.
Stafilococii ca cauză a cosurilor
Un cos este o modificare inflamatorie a pielii. Această modificare are loc atunci când un por al pielii devine blocat, care poate fi cauzat de diferite substanțe.
Printre altele, transpirația sau sebumul pot provoca un blocaj, care creează condiții bune pentru colonizare de către bacterii patogene, cum ar fi stafilococii.
Un cos este una dintre modificările cutanate ale eflorescențelor primare, care au întotdeauna o valoare a bolii. De regulă, nu există complicații atunci când apare un cos.
Cu toate acestea, în cazuri extreme, cosul se poate răspândi la fierbere, carbuncul sau abces, cu riscul de a dezvolta sepsis.
Sepsis stafilococic
Sepsisul stafilococic apare atunci când există o creștere masivă a numărului de bacterii din sânge, care declanșează un răspuns imun puternic, dar prezintă și riscul de insuficiență multiplă a organelor.
Portalul de intrare al stafilococilor poate fi localizat în diferite moduri.
Pe de o parte, după formarea unui abces, stafilococii se pot infiltra în vasele de sânge furnizoare prin infiltrarea țesutului înconjurător, intact.
Pe de altă parte, rănile cutanate au condiții bune pentru ca bacteriile să se infiltreze și în vase.
Mai mult, canulele venoase și cateterele venoase centrale (CVC) prezintă un risc special pentru dezvoltarea sepsisului stafilococic.
Specialitatea genului stafilococ este formarea unui biofilm care îi protejează, în care se pot înmulți și permite bacteriilor să migreze de-a lungul canulelor și CVC-urilor din interiorul vaselor de sânge.
Diverse specii pot fi considerate responsabile pentru dezvoltarea sepsisului stafilococic. În special, speciile Staphylococcus aureus și Staphylococcus epidermidis vin în considerare pentru acest lucru.
Aceste specii pot produce un superantigen, un produs al bacteriei, care provoacă un răspuns masiv din partea sistemului imunitar. Acest lucru duce de obicei la insuficiență multiplă a organelor cu consecințe potențial fatale.
Sepsisul stafilococic apare mai frecvent la femeile care folosesc tampoane în timpul menstruației, deoarece acestea creează condiții bune pentru multiplicarea bacteriilor. De aici, nu bacteria, ci superantigenul intră în sânge și își desfășoară efectul.
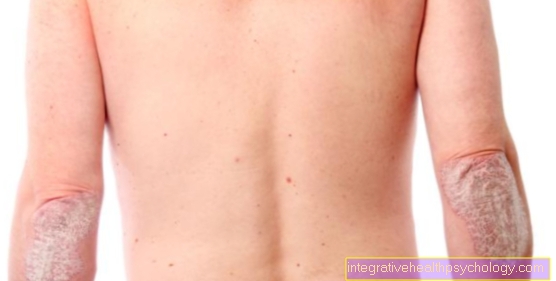
Infecții cutanate cauzate de stafilococi
Nu orice detectare a bacteriilor din genul stafilococ pe piele are o valoare a bolii.
Multe specii de stafilococi precum Staphylococcus epidermidis fac parte din flora normală a pielii.
În plus, infecția pielii de către stafilococi nu este de obicei o problemă la persoanele imunocompetente, deoarece sistemul imunitar este capabil să combată infecția eficient atunci când intră în organism.
Cu toate acestea, în cazul imunodeficienței, aceste bacterii prezintă uneori un risc pentru sănătate, deoarece, de exemplu, există un risc de infecție dacă se suferă o rană.
Pe lângă speciile de stafilococi fără probleme, unii oameni au și specii stafilococice patogene care reprezintă o amenințare pentru mediu. Acestea pot servi ca sursă de infecție pentru alte persoane sau, dacă intră în sânge, pot provoca daune considerabile sănătății persoanei.
Acest lucru este deosebit de problematic în spitale, unde speciile speciale de stafilococi sunt o cauză frecventă a infecțiilor spitalicești cu consecințe fatale.
Infecție stafilococică a osului
O infecție cu stafilococ poate afecta și osul. Această afecțiune se numește osteomielită. Osteomielita afectează atât substanța osoasă, cât și măduva osoasă.
Cauzele osteomielitei sunt variate, dar bacteriile joacă adesea un rol important în acest sens. În special, germenii spitalici multi-rezistenți, cum ar fi stafilococii, pot provoca o infecție postoperatorie.
Osteomielita se observă prin semnele tipice de inflamație, cum ar fi umflarea și înroșirea. În plus, pot apărea dureri și puroi.
Tratamentul osteomielitei constă de obicei într-o procedură chirurgicală în care se îndepărtează focarul respectiv de inflamație și puroi sau o administrare intravenoasă de antibiotice. În cazul bacteriilor anaerobe, poate fi utilizată și introducerea oxigenului. În cazuri extreme, este necesară o amputare a părții afectate a corpului.
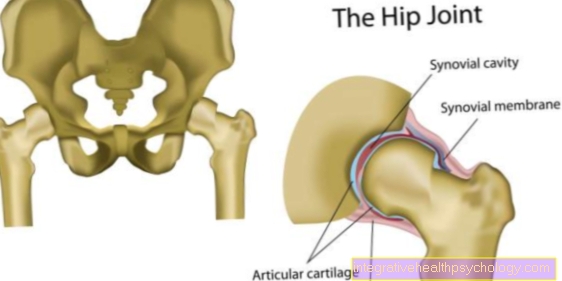
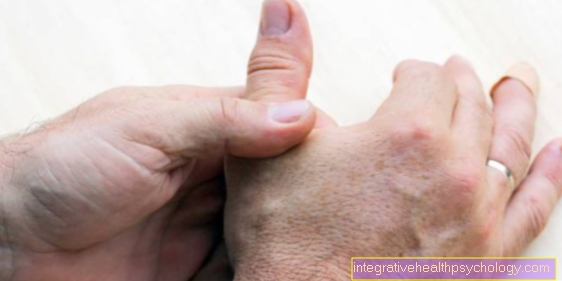
Infecție cu stafilococ în genunchi
O infecție cu stafilococ poate afecta, de asemenea, articulațiile, cum ar fi genunchiul. Această infestare se numește pirartroză (revărsat purulent al articulației genunchiului).
Semnele tipice ale unei infecții cu stafilococ în genunchi sunt semnele clasice ale inflamației roșeață, umflături, durere, supraîncălzire și afectare funcțională.
Constatarea poate fi confirmată doar printr-o puncție articulară.
O infecție confirmată a articulațiilor, cum ar fi genunchiul, este întotdeauna o indicație pentru chirurgia ortopedică de urgență, prin care țesutul inflamat este îndepărtat. În cazul deteriorării avansate, poate fi necesară utilizarea unei proteze de genunchi.
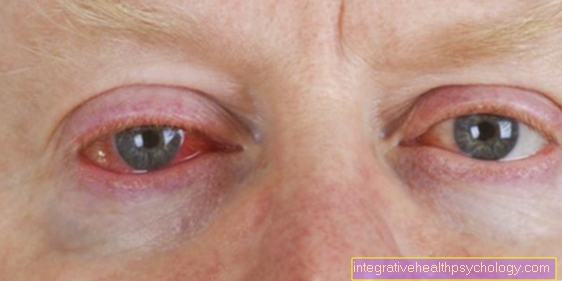
Infecție stafilococică a ochiului
Stafilococii pot infecta, de asemenea, ochiul sau țesuturile asociate cu ochiul.
Aceasta include, printre altele, sacul lacrimal.
Baza dacriocistitei, o inflamație a sacilor lacrimali, este reducerea fluxului de lichid lacrimal din sacul lacrimal. Acest lucru creează condiții bune pentru colonizarea ciupercilor sau bacteriilor, cum ar fi stafilococii.
Semnele tipice sunt aspectul unilateral, secreția crescută de lichid lacrimal, roșeață, umflături și durere.
Terapia este de obicei complicată și depinde de mai mulți factori, motiv pentru care ar trebui consultat un medic.
O altă boală oculară cauzată de stafilococi este formarea styei.
După închiderea unui sebum sau a unei glande sudoripare din interiorul pleoapei, apare o infecție cu bacterii.
Acest lucru duce la roșeață, umflături, durere și secreția de puroi.
Terapia constă în utilizarea căldurii și, dacă este necesar, administrarea de unguente pentru ochi sau picături pentru ochi care conțin antibiotice.
Ce este MRSA?
MRSA reprezintă inițial Staphylococcus aureus rezistent la meticilină și înseamnă bacterii din specia Staphylococcus aureus, care au dezvoltat o varietate de rezistențe la meticilină și mai târziu la alte antibiotice.
În prezent, termenul MRSA este tradus de obicei ca Staphylococcus aureus multi-rezistent, ceea ce este incorect, dar este adesea folosit deoarece aceste tulpini bacteriene au un număr mare de rezistențe la antibiotice.
MRSA este denumit germen tipic de spital, deoarece apare mai frecvent aici și este responsabil pentru un număr mare de infecții spitalicești, inclusiv a celor cu consecințe fatale.
Pe de o parte, germenul apare pe multe suprafețe care nu sunt curățate corespunzător. Pe de altă parte, germenul colonizează un număr mare de pacienți și angajați ai spitalului, care pot fi, de asemenea, o sursă de infecție.
Deoarece infecția cu SARM prezintă un risc ridicat pentru sănătate, grupurile de risc sunt supuse screening-ului înainte de spitalizare, iar pacienții infectați sunt izolați în spital. Infecția cu SARM este tratată cu antibiotice speciale, cum ar fi vancomicina sau linezolidul. Pentru reabilitarea purtătorilor de MRSA care nu sunt bolnavi, se recomandă băi dezinfectante pentru tot corpul.
Doriți să aflați mai multe despre MRSA? Citiți articolele noastre despre MRSA și germeni de spital multi-rezistenți.
Terapia unei infecții cu stafilococ
O infecție stafilococică nu este neapărat tratată dacă este suspectată și după ce a fost dovedită.
Deoarece unele specii stafilococice aparțin florei normale a pielii, trebuie făcută o diferențiere suplimentară.
Chiar și specia Staphylococcus aureus, care poate provoca daune considerabile în organism, nu este neapărat tratată dacă este detectată pe piele.
Cu toate acestea, dacă detectarea se face în contextul unei hemoculturi sau dacă se constată simptome compatibile cu o infecție prin stafilococi, se utilizează terapia cu antibiotice. Pentru aceasta se utilizează diferite ingrediente active, în funcție de specie și de rezistența bacteriilor la unele antibiotice.
Ca bacterii gram-pozitive, stafilococii sunt, în general, sensibili la antibioticele beta-lactamice, cum ar fi penicilina.
Cu toate acestea, din cauza rezistenței sau alergiilor, sunt utilizate adesea alte antibiotice, cum ar fi clindamicina, eritromicina sau rifampicina.
Stafilococul auriu rezistent la meticilină (MRSA), în care vancomicina sau teicoplanina este utilizată ca antibiotic de rezervă, este un caz special.
Află mai multe despre Tratamentul cu antibiotice si Efectele secundare ale antibioticelor